Embarazos mortales: morir por ser mujer, pobre y estar embarazada
Por: Carla Díaz – Diana García
Infografías: Katya Zevallos
La adolescente de iniciales E.C.P. no murió de un paro cardíaco, sino por la indiferencia y la desigualdad. Esas que hacen que las menores de edad tengan que vivir gestaciones en medio de la violencia, dar a luz a los 14 años y luego morir en un hospital por la desidia de un sistema de salud donde las vidas de las mujeres no importan.
Llegó de Junín huyendo de la orfandad y la violencia de su pareja a un albergue para menores en Ayacucho. Con 39 semanas de embarazo acudió al Hospital Regional de Ayacucho, donde los doctores le dijeron que esperara y siguiera con el trabajo de parto. Primer error. Debido a su talla de 1,44m, era riesgoso que siguiera la labor de parto, ya que el procedimiento médico indica que las mujeres de talla baja (menos de 1,45m) solo pueden dar a luz mediante cesárea.
A pesar de tener dos factores de riesgo, ser adolescente y pequeña de talla, tuvieron que pasar dos horas para que la programaran a sala de operaciones. La menor, quien también se estaba tratando una sífilis, ingresó al quirófano junto a la ginecobstetra María Moquillaza. Durante la intervención, Moquillaza no se percató de que el anestesiólogo abandonó la sala de operaciones para apoyar otra cirugía. Cuando el monitor multiparámetros empezó a dar alarmas de emergencia y fueron en busca del anestesiólogo, ya era muy tarde. E.C.P había muerto de un paro cardíaco.
“Esta es claramente una negligencia, no puede ser que un anestesiólogo atienda a una gestante y luego se vaya a otra sala a darle anestesia a otro paciente, en este caso cualquiera de los dos pacientes pudo morir”, señaló indignada la decana del Colegio de Obstetras del Perú, Elva Quiñones.
E.C.P. es parte de las 70 mujeres que ya han sido víctimas de muerte materna hasta marzo de este año, según el informe del Centro Nacional de Epidemiología, Prevención y Control de Enfermedades del Ministerio de Salud. A pesar que la mayoría de los factores que ocasionan las muertes maternas pueden evitarse, en 2017 se dieron 377 muertes, es decir, cada día murió una mujer por estas razones.
Según estudios del Ministerio de Salud que datan del 2012, entre el 70% y 90% de los fallecimientos por muerte materna podrían haberse evitado con la atención médica oportuna. Sin embargo, en los últimos tres años las cifras revelaron un nuevo dato: el 50% de las muertes maternas se está produciendo en los centros de salud, es decir que cientos de estas muertes ya no pueden justificarse con que las gestantes no buscaron ayuda médica a tiempo. Por el contrario, el problema tendría que ver con cómo está concebida la atención para las gestantes desde los hospitales, donde nuevamente las embarazadas más pobres y de zonas rurales son quienes están más expuestas a perder la vida.
Así lo explica Elva Quiñones: “El sistema (de salud) está concebido perversamente. La mujer que tiene economía puede escoger el día que tendrá el parto, quien será su médico, todo, la que no tiene ese privilegio tiene que esperar la decisión de los médicos”.
Por su parte, Pablo Juárez Vílchez, investigador de la ONG Centro Ideas de Piura, explica que muchas fallecen luego de haber estado hospitalizadas más de 24 horas, lo que quiere decir que su estado al llegar no era tan grave, que sus vidas pudieron salvarse porque con ese tiempo se pudieron tomar medidas preventivas de personal, capacidades técnicas y disposición de salas quirúrgicas y equipos.
El director del Instituto Nacional Materno Perinatal (ex Maternidad de Lima), y especialista en Ginecología y Obstetricia, Enrique Guevara, dijo a Wayka que “los problemas para las gestantes empiezan desde el primer nivel de atención” ya que “es en la posta médica en donde se pone a prueba la capacidad resolutiva del Estado”.
“El primer nivel de atención está en el abandono, en la carencia de personal médico o en la pésima infraestructura. Por lo tanto, la paciente y sus familiares, desconfían en la atención y se pasan a un hospital. Además, lo que merma el presupuesto del hospital, que tiene estimado atender a 15 mil pacientes, es que al final recibe a 22 mil. Un 25% más del esperado que implica más horas de trabajo para los médicos y menos equipos o capacitaciones”, explicó Guevara.
Pero no todas las muertes son idénticas. Guevara también comentó que “la muerte materna tiene tres clasificaciones. Por ejemplo, las muertes directas se remiten exclusivamente a procesos relacionados con el embarazo y representan el 59.8%. En cambio, las muertes indirectas, que son el 31.3%, están relacionadas con enfermedades previas o que coinciden con el embarazo (cáncer, tuberculosis, apendicitis, por ejemplo), y que en su mayoría pudieron evitarse con la aplicación oportuna del aborto terapéutico. Finalmente, las muertes incidentales como un accidente u homicidio que equivalen al 8.9% (Ver infografía ‘Muerte materna en el Perú‘).

Razones mortales
En los últimos cinco años, 1984 mujeres han muerto por causas obstétricas, la omisión de intervención o por recibir un tratamiento incorrecto y negligente. Según las y los especialistas consultados por Wayka, coexisten varios motivos como la pobreza, los bajos niveles educativos, la ausencia de servicios de salud, la inaccesibilidad geográfica, o incluso la desigualdad en las relaciones entre hombres y mujeres, para que aún no pueda erradicarse la mortalidad materna.
Elva Quiñones comenta que sus colegas obstetras que realizan visitas domiciliarias a gestantes de zonas rurales en Piura han reportado casos donde las gestantes no pueden dejar sus casas sin el permiso de sus esposos. Si este se encuentra laborando o en alguna diligencia, muchas prefieren esperar a su regreso para ir al centro de salud, lo que en algunos casos puede ser mortal.
“La falta de empoderamiento de las mujeres en sus derechos y para tomar decisiones sobre sus cuerpos termina restando tiempo valioso que podría salvarles la vida”, apunta. Si a eso se le suman las deficiencias del establecimiento de salud que no tienen equipo, ni personal de salud calificado, se van mostrando las razones por las que las peruanas siguen muriendo, reflexiona la obstetra.
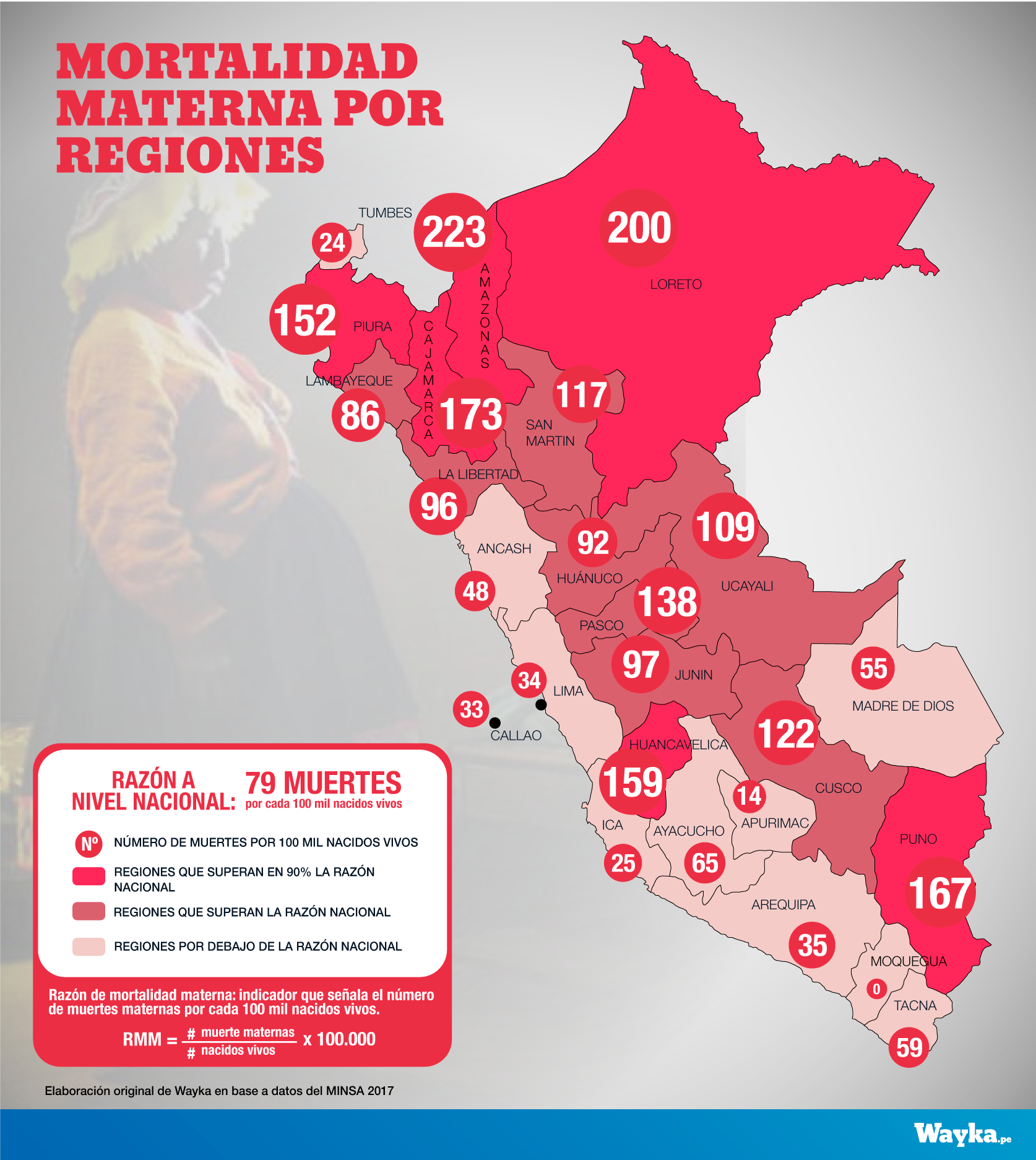
Si ser mujer y no tener acceso a información sobre salud reproductiva es producto de la desigualdad o exclusión, ser indígena aumenta la vulnerabilidad porque el sistema de salud peruano aún no tiene una adecuación cultural. Según el Ministerio de Salud, el último año se registró un incremento considerable de muertes maternas en las regiones de Loreto, Puno, Cajamarca, San Martín y Huancavelica (Ver infografía ‘Mortalidad materna por regiones’).
Es por esto que es urgente atender la pertenencia cultural dentro del sistema de salud, como cuenta Elva Quiñones: “De repente se trata de una mujer que está acostumbrada a dar parto vertical, acompañada de su marido u otras personas, y cuando va al sistema de salud le decimos que aquí no puede dar el parto así y que no puede entrar con nadie, pero en los pueblos no es así. Hay necesidad de avanzar en el diálogo de la interculturalidad”.
Una forma de salvar vidas
El caso de Vanessa no ocurrió en un distante poblado rural sino en la región de Lima, en el distrito de San Isidro. Ella lo tenía todo dentro de un embarazo ideal. Una joven de 28 años, con estabilidad económica y un seguro de salud. Pero una mañana, a los dos meses de embarazo, despertó con un sangrado vaginal que de un tirón la llevó a emergencias de una conocida clínica privada. En ese lugar empezó su tortura.
A partir de entonces, los sangrados fueron recurrentes, así como los días de internamiento en la clínica. El médico le informó que su cuerpo reaccionaba así porque el feto presentaba malformaciones, y por tanto interrumpir el embarazo era una alternativa. Pero debía hacerlo en la Maternidad de Lima porque en la clínica sería imposible. ¿Las razones para negarle un servicio de salud que podía salvarle la vida? No querían tener problemas legales al practicar un aborto terapéutico.
Esto a pesar que la interrupción del embarazo cuando la vida o la salud de las mujeres está en riesgo es legal desde 1924 en nuestro país, y desde 2014 cuenta con el Protocolo Nacional de Aborto Terapéutico (PAT), una guía que debiera permitir una fluidez administrativa para prevenir más muertes maternas a nivel nacional.
El aborto terapéutico es una práctica médica históricamente plagada de prejuicios, estereotipos y una serie de trabas morales y burocráticas que solo terminan poniendo en riesgo la vida la salud física y mental de las mujeres, como le ocurrió a Vanessa, que sentía que su cuerpo no servía y vivió una profunda depresión.
A pesar de la primera advertencia de su médico, ella hizo el pedido formal para acceder al aborto terapéutico en la clínica pero no obtuvo respuesta en el plazo establecido por el protocolo de aborto terapéutico. Al encontrarse su vida en peligro, decidió acudir a la Maternidad de Lima para pedir la interrupción del embarazo donde la respuesta y la atención fueron inmediatas.
Cuando luego de un mes y medio finalmente la clínica respondió al pedido, la respuesta fue negativa. Si ella hubiera esperado, sería parte de los cientos de mujeres que mueren por no poder acceder a tiempo a un aborto terapéutico para salvar sus vidas.
Vanessa denunció formalmente a la clínica por exponer su vida y su salud e incumplir los plazos establecidos en el PAT y además negarle la interrupción legal del embarazo. La clínica se justificó argumentando que el protocolo había sido emitido recientemente y que nunca evaluaron la afectación a la salud mental de Vanessa. Ella ganó el caso y su situación por fin mejoró.
El caso de Vanessa fue el primer caso litigado luego de la aprobación del protocolo. En cambio, los casos de las menores de edad K.L y L.C, que fueron revisados en el Comité de Derechos Humanos de Naciones Unidas y en la Convención sobre la Eliminación de Todas las Formas de Discriminación Contra la Mujer (CEDAW), respectivamente, fueron determinantes para que el Estado peruano resolviera reglamentar el aborto terapéutico. Si bien estos procesos se ganaron para el bien de futuras gestantes, dejaron un daño emocional para K.L. y cuadrapléjica de por vida a LC.
¡Tu apoyo es esencial para que Wayka continúe haciendo periodismo crítico contra la corrupción política y la desinformación de la prensa tradicional!
Nuestra independencia solo es posible porque no recibimos publicidad de empresas, ni financiamiento de políticos ni de ningún gobierno. En cambio, los seguidores como tú son el motor que sostiene nuestro trabajo.
Con tu aporte, defendemos los derechos humanos y la democracia para los peruanos de a pie; enfrentamos a políticos corruptos, empresas abusivas, la violencia contra las mujeres, la depredación ambiental y el racismo.










